*All tables, charts, graphs and pictures that are featured in this article can be found in the .pdf
attachment at the end of the paper.
Úvod
Primárne mucinózne karcinómy ovária sú pomerne vzácne a tvoria cca 2-3% všetkých ovariálnych karcinómov. 10% všetkých mucinóznych tumorov ovária sú malígne. Histologicky sa jedná zväčša o karcinómy intestinálneho typu (1). V posledných rokoch došlo k významnému progresu v porozumení týchto novotvarov. Hoci mucinózne tumory ovária sú zaraďované klasicky do kategórie nádorov z povrchového epitelu ovária, tento pôvod nie je dokázateľný u všetkých prípadov. Možný je aj pôvod zo zárodočných buniek (napríklad asociácia s teratómom), prípadne pomerne časté je spojenie s Brennerovým tumorom (2, 3).
Klinický nález
Ovariálne mucinózne karcinómy postihujú zväčša ženy po piatej dekáde života, výnimočne sme však zaznamenali výskyt aj u mladších žien (dokonca aj v detskom veku). Rizikové faktory pre túto skupinu nádorov nie sú jednoznačne definované. Prekurzorom mucinózneho karcinómu je pravdepodobne mucinózny cystadenóm / borderline tumor. Mucinózny karcinóm je väčšinou viazaný na jedno ovárium (prezentujúci sa v cca 70-80% prípadov v prvom štádiu ochorenia), zriedka sa šíri mimo ovária do peritoneálnej dutiny (4).
Prognóza
Mucinózne karcinómy v štádiu I majú výbornú prognózu s 90% 5-ročným prežívaním. Primárne karcinómy, ktoré sa prezentujú v pokročilom štádiu sú zriedkavé, vo väčšine prípadov pokročilého ochorenia sa v skutočnosti jedná skôr o metastázu mucinózneho karcinómu do ovária z iného origa. Primárne mucinózne karcinómy s peritoneálnym šírením však majú pravdepodobne horšiu prognózu ako serózne karcinómy s podobným rozsahom ochorenia (5). Histologicky expanzívny typ invázie sa považuje za prognosticky lepší ako deštruktívny (infiltratívny) typ invázie. Na rozdiel od iných typov ovariálnych karcinómov (napr. high grade serózneho karcinómu), mucinózny karcinóm vykazuje pomerne nízku citlivosť na chemoterapiu (1).
Makroskopický patologický nález
Makroskopicky primárne mucinózne karcinómy dosahujú pomerne veľké rozmery (medián cca 20 cm), majú hladký povrch, solídne-cystický charakter, pričom cystické priestory sú vyplnené hlienistým obsahom. Môžu tiež obsahovať oblasti nekróz a krvácania. Postihnutie ovária je typicky jednostranné (vo veľkej väčšine prípadov) (1, 2, 3).
Mikroskopický patologický nález
Mucinózne karcinómy intestinálneho typu sú spravidla architektonicky dobre diferencované, bývajú asociované s komponentou mucinózneho cystadenómu, prípadne mucinózneho borderline tumoru.
Rozlišujeme dve základné formy invázie v mucinóznom karcinóme.
Expanzívny typ invázie (častejší) pozostáva z výrazne agregovaných žľazových štruktúr s minimálnym množstvom strómy medzi žliazkami (obr. 1). Takéto invazívne fokusy by mali dosahovať minimálny rozmer aspoň 5 mm (priemer) alebo plochu aspoň 10 mm2 (1, 3).
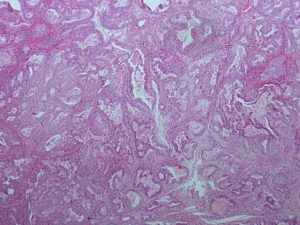
Obr. 1: Mucinózny karcinóm ovária s expanzívnym typom invázie (farbenie hematoxylín-eozín, objektív 4x).
Druhým typom invázie je deštruktívna invázia (v primárnych novotvaroch menej častá), s chaotickou infiltráciou ovariálnej strómy nádorovými žliazkami (obr. 2), prípadne izolovanými bunkami (niekedy charakteru buniek typu pečatného prsteňa). Pomerne častá je dezmoplastická reakcia strómy (2, 3).
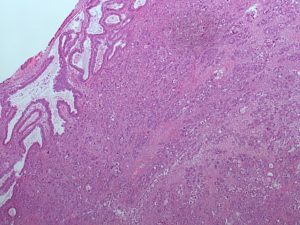
Obr 2: Mucinózny karcinóm ovária s deštruktívnym (infiltratívnym) typom invázie (farbenie hematoxylín-eozín, objektív 4x).
Z cytologického hľadiska nádorové bunky sú väčšinou cylindrického tvaru, vykazujú variabilnú intracytoplazmatickú produkciu mucínu (zväčša detekovateľná už pri hematoxylínom-eozínom farbených preparátoch), s variabilným stupňom atypie. Súčasťou novotvaru môžu byť aj pohárikovité bunky, Panethove bunky, či neuroendokrinné bunky (4).
Imunofenotyp
Väčšina mucinóznych karcinómov je cytokeratín 7 pozitívnych, s variabilnou pozitivitou cytokeratínu 20 (väčšinou fokálnou). Možná je jadrová imunohistochemická expresia CDX2 (marker intestinálnej diferenciácie). Ďalšie markery, ako p16, estrogénový receptor, progesterónový receptor či WT1- sú typicky negatívne (obr. 3-6) (6). Využitie imunohistochemických markerov v diferenciálnej diagnóze mucinóznych tumorov ovária uvádzame v tabuľke č. 2.
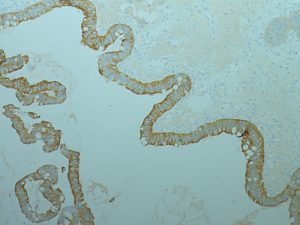
Obr. 3: Imunohistochemická pozitivita cytokeratínu 7 v mucinóznom karcinóme ovária (cytoplazmatická pozitivita vizualizovaná vo forme hnedej farby, objektív 10x).
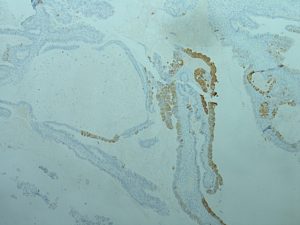
Obr. 4: Fokálna imunohistochemická pozitivita cytokeratínu 20 (cytoplazmatická) v časti mucinózneho tumoru ovária (objektív 4x).
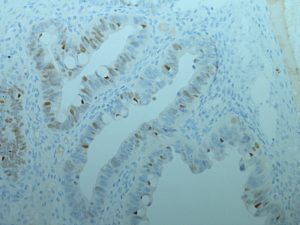
Obr. 5: Imunohistochemická jadrová pozitivita CDX2 v mucinóznom karcinóme ovária (jadrá hnedej farby, objektív 20x).

Obr. 6: Imunohistochemické vyšetrenie estrogénového receptoru, bez expresie v mucinóznom karcinóme ovária (objektív 10x).
Molekulárna patológia
Primárne mucinózne karcinómy obsahujú pomerne často mutáciu KRAS (cca 75% prípadov). Identické mutácie sú detekované aj v teréne okolitého mucinózneho borderline tumoru alebo cystadenómu (ak je prítomný v okolí karcinómu), čo podporuje názory, ktoré tvrdia, že prekurzormi mucinózneho karcinómu sú mucinózny cystadenóm a mucinózny borderline tumor (3, 7). Taktiež v cca 20% prípadov sa v niektorých štúdiách (taktiež aj naša osobná skúsenosť) preukázala amplifikácia a overexpresia génu HER2 (čo môže mať v budúcnosti terapeutický význam, podobne ako v prípade karcinómu prsníka alebo žalúdka) (1, 8, 9).
Diferenciálna diagnóza
Odlíšenie mucinózneho karcinómu od iných primárnych nádorov ovária je vo väčšine prípadov jednoduché a je možné na základe posúdenia rutínnych hematoxylín-eozínom farbených preparátov. Omnoho závažnejším problémom v diferenciálnej diagnóze je však odlíšenie od metastatického mucinózneho karcinómu, najmä vtedy, ak je nádorové postihnutie ovária prvým klinickým prejavom ochorenia. Najčastejším origom metastatického mucinózneho karcinómu do ovária je gastrointestinálny trakt (appendix vermiformis, hrubé črevo, žalúdok), pankreatikobiliárny trakt, cervix uteru, menej často respiračný trakt a iné lokality. Morfologické charakteristiky, ktoré umožňujú odlíšenie primárneho od sekundárneho novotvaru uvádzame v tabuľke č. 1.
| Primárny mucinózny karcinóm ovária | Metastatický mucinózny karcinóm do ovária | |
| Lateralita | Unilaterálne (>95%) | Bilaterálne (75%) |
| Veľkosť novotvaru | Väčšinou viac ako 10-13 cm | Väčšinou menej ako 10 cm |
| Makroskopické črty | Multicystický, možné solídne oblasti, povrch hladký | Nodulárny charakter, s postihnutím povrchu, niekedy však možný hladký povrch |
| Lokalizácia tumoru | Intracystická, v stróme ovária | Povrchové noduly, postihnutie kortikálnej strómy |
| Mikroskopické rysy | Prevažne expanzívny typ invázie, dobre diferencovaný mucinózny epitel | Infiltratívny / deštruktívny charakter rastu v dezmoplastickej stróme |
| Extraovariálne postihnutie | Väčšinou neprítomné | Častokrát prítomné |
Tabuľka č.1: Možnosti odlíšenia primárneho a metastatického mucinózneho karcinómu v ováriu.
Je však potrebné si uvedomiť, že morfologické rysy uvedené v tabuľke č. 1 síce umožňujú odlíšenie primárnych od metastatických mucinóznych karcinómov vo veľkej časti prípadov, možné sú však aj výnimky, ktoré sa neriadia týmito pravidlami. Napríklad sú známe metastázy mucinózneho karcinómu z gastrointestinálneho traktu, ktoré dokážu morfologicky dokonale imitovať primárny novotvar ovária (s jednostranným postihnutím, hladkým povrchom ovária, dokonca s výskytom oblastí, ktoré morfologicky napodobňujú mucinózny borderline tumor, prípadne mucinózny cystadenóm ovária). (1, 2, 3, 4)
Určitú pomoc v týchto problematických prípadoch môže poskytnúť imunohistochemické vyšetrenie (tabuľka č. 2), avšak v časti prípadov ani to nemusí viesť k úspechu (vzhľadom na nešpecifický imunofenotyp mucinózneho karcinómu ovária) (6). V dnešnej dobe neexistuje žiaden jednoznačne spoľahlivý pozitívny imunohistochemický marker primárneho mucinózneho karcinómu ovária. Imunohistochemické vyšetrenie pri odlíšení primárneho a metastastického mucinózneho karcinómu uvádzame v tabuľke č. 2.
| Hrubé črevo | Pankreas | Žalúdok | Endocervix (AdenoCa) | Pľúca (AdenoCa) | Primárny MK ovária | |
| CK7 | – | + | variabilne | + | + | + |
| CK20 | + | -/+ | variabilne | – | – / + | +/- |
| CDX2 | + | variabilne | variabilne | -/+ | +/- | |
| DPC4 / SMAD4 | Strata expresie v 10% | Strata expresie v 50% | + | + | + | + |
| TTF1 | – | – | – | – | + | – |
| p16 | – | – | – | + | – | – |
Tabuľka č.2: Imunohistochemická diferenciálna diagnóza primárnych a sekundárnych mucinóznych karcinómov ovária. (MK – mucinózny karcinóm, AdenoCa – adenokarcinóm, CK – cytokeratín)
Mucinózne tumory ovária a pseudomyxoma peritonei
V posledných rokoch sa preukázalo, že takmer všetky prípady tzv. pseudomyxoma peritonei (PMP) sú asociované s primárnym mucinóznym tumorom apendixu (low grade appendiceal mucinous neoplasm (LAMN)), pričom postihnutie ovária je sekundárne. Pri ovariálnych mucinóznych tumoroch asociovaných s PMP sa doporučuje používať nasledovné pojmy: diseminovaná peritoneálna adenomucinóza (DPAM), prípadne dekriptívny popis „sekundárne nádorové postihnutie štruktúrami low grade apendikálneho mucinózneho novotvaru). Pojem PMP je iba klinický a nie patologický. Peritoneálne mucinózne tumory s low grade morfológiou sú prognosticky odlišné od mucinóznych karcinómov, ktoré majú horšiu prognózu. V prípade postihnutia peritoneálnej dutiny mucinóznym karcinómom je možné použiť pojem peritoneálna mucinózna karcinomatóza (1, 3).
Peroperačná biopsia pri mucinóznych karcinómoch ovária
Úlohou peroperačnej biopsie ovária je predbežné stanovenie dignity novotvaru (benígny, borderline, malígny) a histologického typu novotvaru (ak je to možné) za účelom posúdenia rozsahu ďalšieho chirurgického výkonu u pacientky. Nádory ovária (obzvlášť veľkých rozmerov) sú morfologicky pomerne heterogénne, kde je možné striedanie areálov s benígnou, borderline a malígnou morfológiou. Stanovenie dignity novotvaru preto môže byť počas peroperačnej biopsie problematické, keďže vyšetrenie len jednej alebo dvoch excízií (z časového dôvodu nie je možné rozsiahlejšie vyšetrenie) môže viesť k falošnému podhodnoteniu biologických vlastností lézie. Pre jednoznačné posúdenie dignity je častokrát možná až definitívna biopsia s rozsiahlym samplingom (1 až 2 excízie na 1 cm priemeru novotvaru). Jednoznačné peroperačné odlíšenie primárneho od sekundárneho mucinózneho novotvaru väčšinou nie je možné (s výnimkou prípadov, ak je klinicky známe origo novotvaru), avšak je možné použiť vyššie popísané morfologické a klinické znaky, ktoré môžu napomôcť v diferenciálnej diagnóze (unilateralita vs. bilateralita, veľkosť novotvaru, postihnutie povrchu, expanzívny vs. infiltratívny charakter rastu novotvaru, klinické údaje o karcinóme z inej lokality atď.). V prípade benígneho nálezu (mucinózny cystadenóm, prípadne cystadenóm s fokálnou atypiou) nie je potrebný ďalší chirurgický výkon. V prípade mucinózneho borderline tumoru a mucinózneho karcinómu je spravidla potrebné chirurgické určenie rozsahu ochorenia (napr. odstránenie kontralaterálneho ovária, uteru, lymfadenektómia, odobratie vzoriek z peritonea, omenta, odstránenie apendixu). Metastatické karcinómy si už ďalší chirurgický zákrok za účelom určenia rozsahu ochorenia (v prípade dokázanej ovariálnej metastázy a známeho origa) nevyžadujú (1).
Záver
Primárne mucinózne karcinómy ovária sú zriedkavé. Naopak, častejšie sú metastatické mucinózne karcinómy z iného origa (najmä gastrointestinálny trakt). Úskalím v patologickej diagnostike je fakt, že metastatické mucinózne tumory v ováriu dokážu verne morfologicky imitovať primárne mucinózne ovariálne novotvary (vrátane mucinózneho borderline tumoru, či dokonca cystadenómu / cystadenofibrómu), pričom odlíšenie primárneho od sekundárneho novotvaru má samozrejme veľký praktický význam z hľadiska terapie a prognózy. Makroskopické a mikroskopické vyšetrenie s rozsiahlym samplingom novotvaru síce môže vo veľkej časti prípadov umožniť odlíšenie primárneho od sekundárneho pôvodu mucinózneho karcinómu, avšak pôvod novotvaru v časti prípadov môže zostať nejasný. Imunohistochemická analýza je taktiež nápomocná, v súčasnosti však neexistuje žiaden špecifický pozitívny marker, ktorý by dokázal jednoznačne identifikovať primárny mucinózny adenokarcinóm ovária. Veľmi dôležitá je pre patológa znalosť podrobných anamnestických a klinických údajov o pacientke, ktoré môžu značne spresniť a urýchliť samotný diagnostický proces. Pre jednoznačnú a definitívnu diagnózu je preto nevyhnutá spolupráca medzi patológom, chirurgom, gynekológom a onkológom.
Literatúra:
- Soslow, RA – Tornos, C. Diagnostic pathology of ovarian tumors. New York: Springer, 2011. ISBN 978-1-4419-9751-7. Chapter 9, Pathology of mucinous tumors, p. 112-118.
- Crum, CP – Nucci, MR et al. Diagnostic gynecologic and obstetric pathology. Second edition. Philadelphia: Saunders, 2011. ISBN 978-1-4377-0764-9. Chapter 27, The pathology of pelvic-ovarian epithelial (epithelial-stromal) tumors, 854-862.
- Kurman, RJ – Ellenson, LH et al. Blaustein´s pathology of the female genital tract. Sixth edition. New York: Springer, 2011. ISBN 978-1-4419-0488-1. Chapter 14, Surface epithelial tumors of the ovary, p. 735-748.
- Hart, WR. Mucinous tumors of the ovary: a review. In International Journal of Gynecological Pathology, 2005, vol. 24, no. 1, p. 4-25.
- Zaino, RJ – Brady, MF et al. Advanced stage mucinous adenocarcinoma of the ovary is both rare and highly lethal: a gynecologic oncology group study. In Cancer, 2011, vol. 117, no. 3, p. 554-562.
- Tabrizi, AD – Kalloger, SE et at. Primary ovarian mucinous carcinomas of intestinal type: significance of pattern of invasion and immunohistochemical expression profile in a series of 31 cases. In International Journal of Gynecological Pathology, 2010, vol. 29, no. 2, p. 99-107.
- Cuatrecacas, M – Villaneuva, A et al. K-ras mutations in mucinous ovarian tumors: a clinicopathologic and molecular study of 95 cases. In Cancer, 1997, vol. 79, no. 8, p. 1581-1586.
- McAlpine, JN – Wiegand, KC et al. HER2 overexpression and amplification is present in a subset of ovarian mucinous carcinomas and can be targeted with trastuzumab therapy. In BMC Cancer, 2009, vol. 9, 433.
- Kurman, RJ – Carcangiu, ML et al. WHO Classification of Tumours of Female Reproductive Organs. Fourth edition. Lyon: IARC, 2014. ISBN 978-92-832-2435-8. Chapter 1, Tumours of the ovary, p. 25-29.

